W Polsce na stwardnienie rozsiane (SM) choruje około 55 000 osób. Co roku diagnozę tej choroby słyszy kolejne 2 500 pacjentów. Są to przede wszystkim młode kobiety (które chorują 3-krotnie częściej niż mężczyźni) w wieku między 20 a 40 lat. Na szczęście, w ostatnich latach doszło do prawdziwej rewolucji w leczeniu SM – pojawiły się nowe leki bardzo skutecznie modyfikujące przebieg tej choroby, ale warunkiem sukcesu jest wczesne postawienie rozpoznania i rozpoczęcie terapii. Leki te są dostępne również w Polsce w ramach programu lekowego.
Czy to oznacza, że dziś w Polsce opieka nad osobami z SM stoi na europejskim poziomie? Co jeszcze wymaga ulepszenia? Czego brakuje polskim pacjentom? Odpowiedzi na te pytania przynoszą wyniki unikatowej ankiety, przeprowadzonej przez Polskie Towarzystwo Stwardnienia Rozsianego (PTSR) wśród ponad 1 000 osób żyjących z SM w Polsce.
- W stwardnieniu rozsianym liczy się czas: ważna jest szybka diagnostyka oraz sprawne działanie po diagnozie, przede wszystkim poinformowanie pacjenta na temat dostępnych opcji leczenia wraz z adresami placówek realizujących leczenie w programie lekowym.
- Barierą w szybkim włączeniu do leczenia w programie lekowym są kolejki oczekujących na leczenie, co wynika przede wszystkim z braków kadrowych oraz dużego obciążenia obowiązkami administracyjnymi placówek realizujących program. Rozwiązaniem byłoby zwiększenie nakładów finansowych na obsługę programu lekowego i przekierowanie części obowiązków z lekarzy na pielęgniarki neurologiczne, koordynatorów leczenia czy asystentów medycznych.
- Dzięki korzystnym zmianom dotyczącym refundacji nowoczesnych leków modyfikujących przebieg SM, coraz więcej pacjentów jest leczonych tzw. lekami wysokoskutecznymi (HETA). Dla pacjentów, oprócz skuteczności leczenia, liczy się też forma i częstotliwość podania leku, tak, aby terapia była możliwie mało uciążliwa i nie obniżała jakości życia na co dzień.
- Pacjenci z SM wskazują na potrzebę kompleksowe wsparcie na każdym etapie choroby, przede wszystkim wsparcia psychologicznego.
Stwardnienie rozsiane jest przewlekłą chorobą układu nerwowego, której nie możemy wyleczyć, ale dzięki obecnie dostępnym lekom możemy skutecznie zahamować jej postęp. Co ważne, leki te są refundowane w Polsce w programie lekowym B.29. Dzięki korzystnym zmianom w zapisach tego programu, które nastąpiły w listopadzie 2022 r. oraz lipcu 2023 r., dla pacjentów z SM już od początku choroby dostępne są nowoczesne leki wysokoskuteczne (tzw. HETA). Wcześniej leczenie SM odbywało się w Polsce w sposób suboptymalny – do wyboru było mniej leków, a rygorystyczne kryteria wykluczały wielu pacjentów z dostępu do leków o wyższej skuteczności. Czy zatem w kontekście diagnozowania i leczenia SM jest już w naszym kraju tak dobrze, że nic nie wymaga poprawy? Aby poznać odpowiedź na to pytanie, Polskie Towarzystwo Stwardnienia Rozsianego przeprowadziło badanie ankietowe, w którym udział wzięło ponad 1 000 osób z SM w Polsce, z czego 614 leczy się w programie lekowym.
„Zależało nam na poznaniu perspektywy osób żyjących ze stwardnieniem rozsianym na temat diagnozy i leczenia, zwłaszcza, że coraz więcej mówi się o wadze tzw. PROMS (Patient Reported Outcomes in MS), czyli wyników raportowanych przez samych pacjentów. Analizując wyniki badania, zwróciliśmy uwagę na to, że wciąż u wielu pacjentów proces diagnozowania trwa zbyt długo, a następnie wielu z nich zbyt długo oczekuje w kolejce na włączenie do leczenia w programie lekowym. Zdecydowanie brakuje też kompleksowego wsparcia pacjentów na każdym etapie choroby, w tym przede wszystkim informacji o aktualnych możliwościach terapeutycznych oraz wsparcia psychologicznego” – mówi Tomasz Połeć, przewodniczący Polskiego Towarzystwa Stwardnienia Rozsianego.
Czas od objawów do diagnozy
W stwardnieniu rozsianym liczy się czas. Im szybciej zostanie wdrożone skuteczne leczenie, tym większa jest szansa na to, że pacjent zachowa pełną sprawność i dobrą jakość życia. Dlatego, tak ważna jest szybka i dokładna diagnostyka. Według panelu ekspertów-neurologów, zrzeszonych w ramach inicjatywy MS Brain Health: Time Matters, chory na SM powinien czekać na diagnozę maksymalnie 4 tygodnie od czasu zgłoszenia lekarzowi niepokojących objawów. W Polsce, w ostatnich latach wiele się poprawiło, jeśli chodzi o szybkość stawiania diagnozy, jednak wciąż wielu respondentów wskazywało, że ich diagnoza trwała zbyt długo, a u niektórych czas postawienia rozpoznania od objawów wynosił nawet kilkadziesiąt miesięcy!
„Jestem bardzo zadowolona z tego, jak szybko mnie zdiagnozowano i włączono do programu lekowego. Na pewno miałam szczęście trafić na lekarzy, którzy nie zignorowali moich dolegliwości i postanowili dmuchać na zimne, aniżeli zwlekać z diagnostyką”
„Diagnozowanie trwało zdecydowanie zbyt długo (w sumie około 5 lat), wielu lekarzy (również neurologów) lekceważąco odnosiło się do moich objawów zrzucając wszystko na typowo nerwicowe objawy (drętwienia, mrowienia, zawroty głowy, itp.)”
„Długa droga do postawienia diagnozy z powodu niezlecania badań przez lekarza pierwszego kontaktu. Lekarze rodzinni bagatelizują objawy i nie łączą ich z SM”
Trudny moment diagnozy
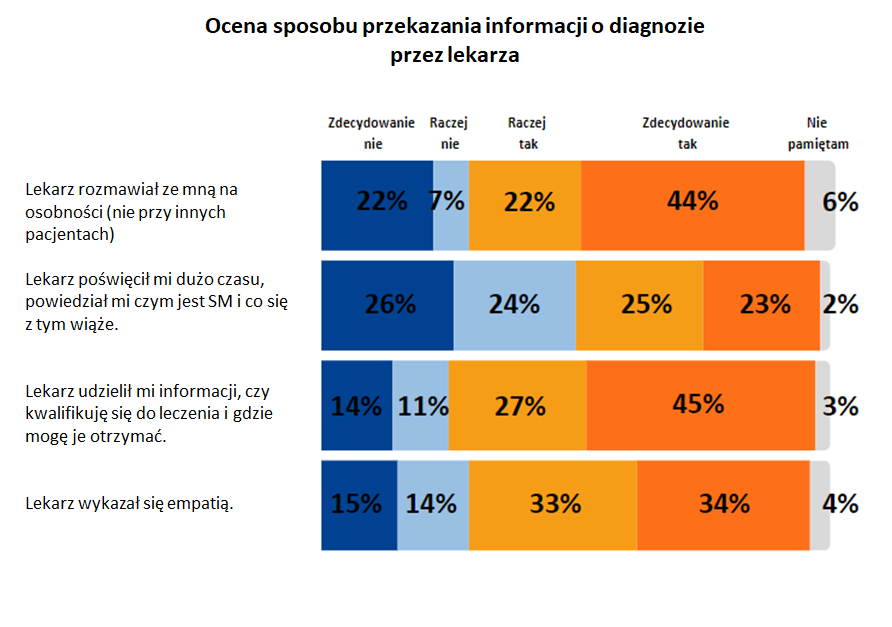
Osoby chore pytane były również o to jak wyglądał moment, w którym dowiedziały się o stwardnieniu rozsianym. Okazuje się, że lekarze, przekazując diagnozę, najczęściej informują chorych o dostępnych sposobach leczenia, jednak aż jedna czwarta respondentów wskazała na brak informacji w tym zakresie. W dwóch trzecich przypadków rozmowa na osobności z lekarzem była standardem. Natomiast mniej niż połowa pacjentów twierdzi, że lekarz poświęcił dużo czasu na opowiedzenie o chorobie i o tym, z czym ona się wiąże.
„Aż 25% pacjentów w momencie diagnozy nie otrzymało informacji od lekarza, czy kwalifikują się do terapii i gdzie mogą ją otrzymać. W Polsce tylko ok. 132 placówek ma podpisany kontrakt na realizację programu lekowego leczenia stwardnienia rozsianego, stąd ważne jest, aby każdy neurolog stawiający diagnozę SM wiedział, gdzie pokierować pacjenta, aby ten mógł szybko rozpocząć terapię. Nasi respondenci zwracali także uwagę na brak wsparcia psychologicznego, zarówno w momencie diagnozy, jak i później w trakcie leczenia w programie lekowym. Na potrzebę takiej pomocy wskazało aż 44% ankietowanych” – podkreśla Dominika Czarnota-Szałkowska, sekretarz generalna Polskiego Towarzystwa Stwardnienia Rozsianego.
„W szpitalu zostałam bez żadnej informacji. Wiadomości i programów leczenia szukałam sama w Internecie na polskich i zagranicznych stronach.”
„Po diagnozie nie miałam okazji na spokojnie porozmawiać o tym, czym jest SM. Nie dostałam informacji na temat innych leków, zdecydowałam się na ten, który mi zaproponowano, bo miałam problem z kontaktem z lekarką, która mnie prowadziła. Byłam tuż po diagnozie.”
„Po diagnozie nie miałem możliwości kontaktu z psychologiem, pierwsze możliwe terminy dostępne były 2 lata w przód, a potrzeba konsultacji była natychmiastowa.”
„Jedyne, czego mi brakowało w przebiegu mojej sprawnej diagnozy to konsultacji psychologicznej.”
„Diagnoza była ciosem, bałam się tego, co mnie czeka. Dzięki dobrze rozwiniętemu programowi lekowemu miałam możliwość wyboru leku, w krótkim czasie od diagnozy. Mam wspaniałe wsparcie neurologów i w razie niepokojących objawów możliwość kontaktu z pielęgniarką.”
Program lekowy: coraz więcej pacjentów, coraz więcej leków
Program lekowy leczenia stwardnienia rozsianego przeszedł w ostatnich dwóch latach prawdziwą rewolucję. Szeroki wybór dostępnych terapii umożliwia indywidualizację leczenia tak, aby jego skuteczność szła w parze z wysoką jakością życia na co dzień. Wciąż jednak istnieją pewne bariery w dostępie do leczenia w programie lekowym. Oprócz, wspomnianego już, braku informacji na temat placówek realizujących program, innymi wskazywanymi przez respondentów problemami z rozpoczęciem leczenia były: problem z kwalifikacją do programu (12%), obawy związane z leczeniem (10%) i kolejki w ośrodku leczącym (15%).
„Realizacja programu lekowego nakłada na lekarzy dużo pracy czysto administracyjnej, która mogłaby być wykonana przez innych członków zespołu, jak pielęgniarki czy asystenci medyczni. Braki kadrowe stanowią obecnie główny czynnik powodujący kolejki do leczenia stwardnienia rozsianego, co może wydłużać czas oczekiwania na włączenie leczenia. Jako Polskie Towarzystwo Neurologiczne, od wielu lat zwracamy uwagę decydentów na problem zbyt małej liczby lekarzy neurologów, a także pielęgniarek neurologicznych, w stosunku do zwiększającej się liczby pacjentów z chorobami układu nerwowego. Wśród kluczowych potrzeb jest również wzrost nakładów na obsługę programów lekowych w neurologii” – zaznacza prof. dr hab. n. med. Alina Kułakowska, prezes-elekt Polskiego Towarzystwa Neurologicznego.
Jak wynika z ankiety PTSR, w niektórych ośrodkach w Polsce czas oczekiwania na rozpoczęcie leczenia SM wynosi od kilku miesięcy do nawet ponad roku. W innych krajach europejskich czas ten liczy się w tygodniach. Pomimo różnych problemów, wyraźnie widać, że zwiększa się liczba pacjentów z SM leczonych w programie lekowym. Coraz więcej pacjentów otrzymuje też leki o wysokiej skuteczności (HETA). „Jeszcze w 2020 roku odsetek osób z SM leczonych za pomocą preparatów HETA wynosił zaledwie 11%, podczas gdy dziś leki te otrzymuje ponad połowa pacjentów. Wśród 614 osób, które w momencie wypełniania ankiety były w programie lekowym 52% jest na lekach wysokoskutecznych, a 48% na lekach o umiarkowanej skuteczności. Wśród 118 osób, które rozpoczęły leczenie w ramach programu lekowego od 2022 roku na lekach HETA jest 54%” – wymienia Dominika Czarnota-Szałkowska.
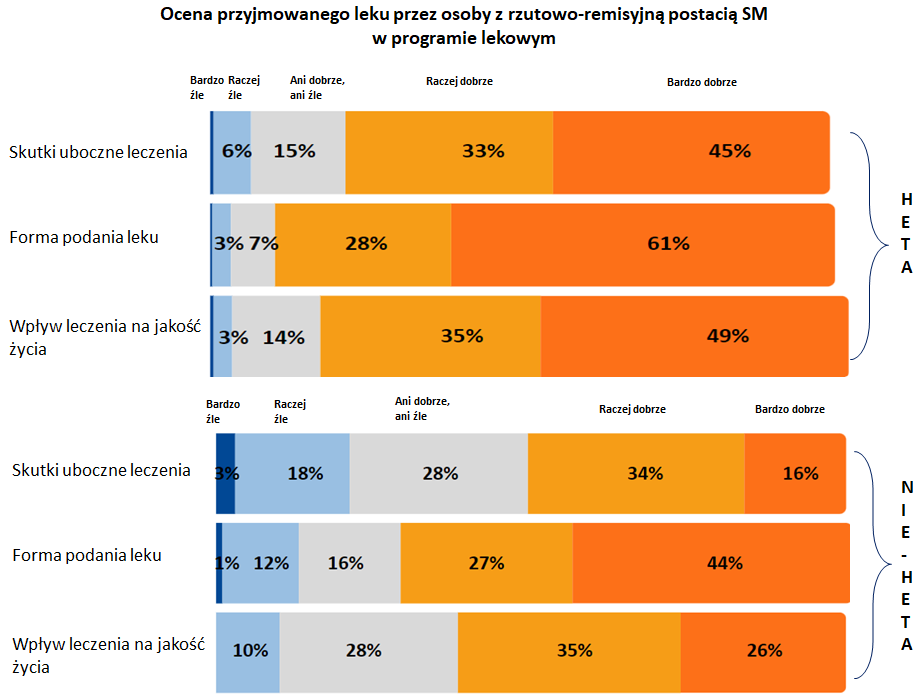
Pacjenci leczeni lekami HETA wyraźnie lepiej oceniają swoją terapię pod względem występowania i uciążliwości skutków ubocznych (88% vs 50%), formy podania leku (89% vs 71%) oraz ogólnego wpływu leczenia na jakość życia (84% vs 61%).
„Choruję od 16 lat. Wiele rzeczy zdążyło się od tego czasu zmienić w polskiej służbie zdrowia – na lepsze. Dostępność leków jest ogromna – ciężko mi jest sobie uświadomić, że możemy teraz wybierać leczenie.”
Personalizacja leczenia SM
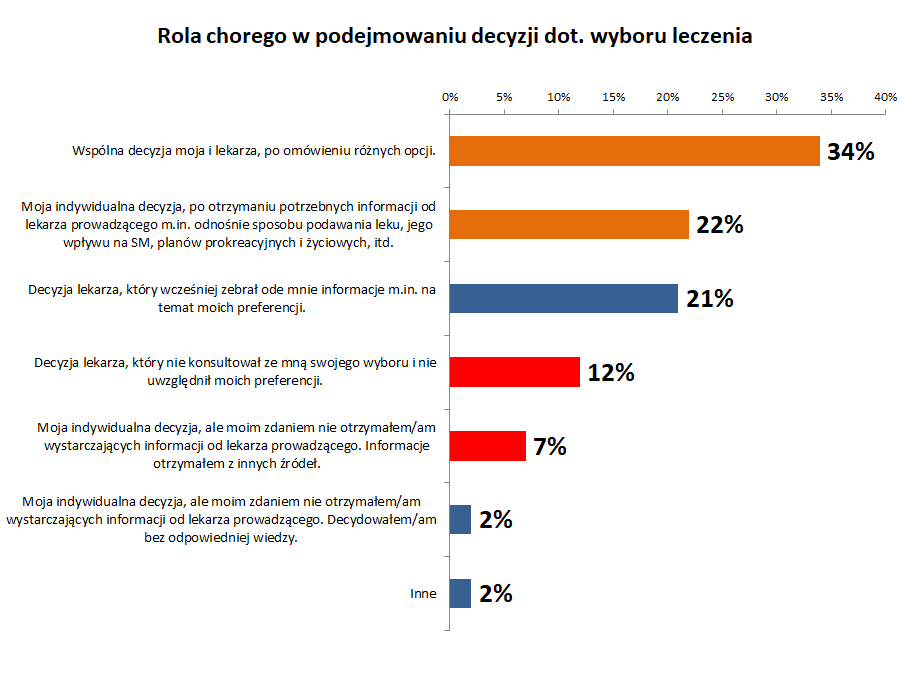
Obecnie pacjenci z SM w Polsce mają dostęp do kilkunastu leków refundowanych w programie lekowym B.29. Zgodnie z międzynarodowymi rekomendacjami, wybór leku powinien być wspólną decyzją lekarza i pacjenta. Tymczasem, tylko jeden na trzech respondentów ankiety PTSR twierdzi, że ma poczucie wspólnego wyboru leku po omówieniu z lekarzem różnych opcji. 22% ankietowanych odpowiedziało, że decyzja była podjęta przez nich samodzielnie po uzyskaniu potrzebnych informacji od lekarza, a 21% - że decyzję podjął lekarz po uzyskaniu informacji o preferencjach pacjenta.
Co niepokojące, 12% respondentów twierdzi, że decyzję podjął lekarz, nie biorąc pod uwagę opinii pacjenta, a 9% przyznaje, że musieli samodzielnie podjąć decyzję, a lekarz prowadzący nie zadbał o to by przekazać im odpowiednią wiedzę.
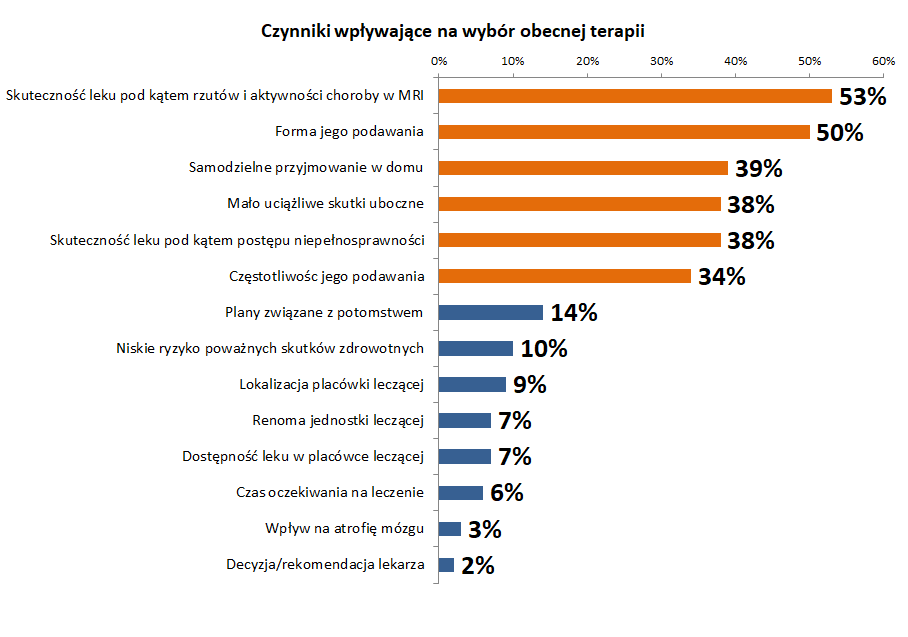
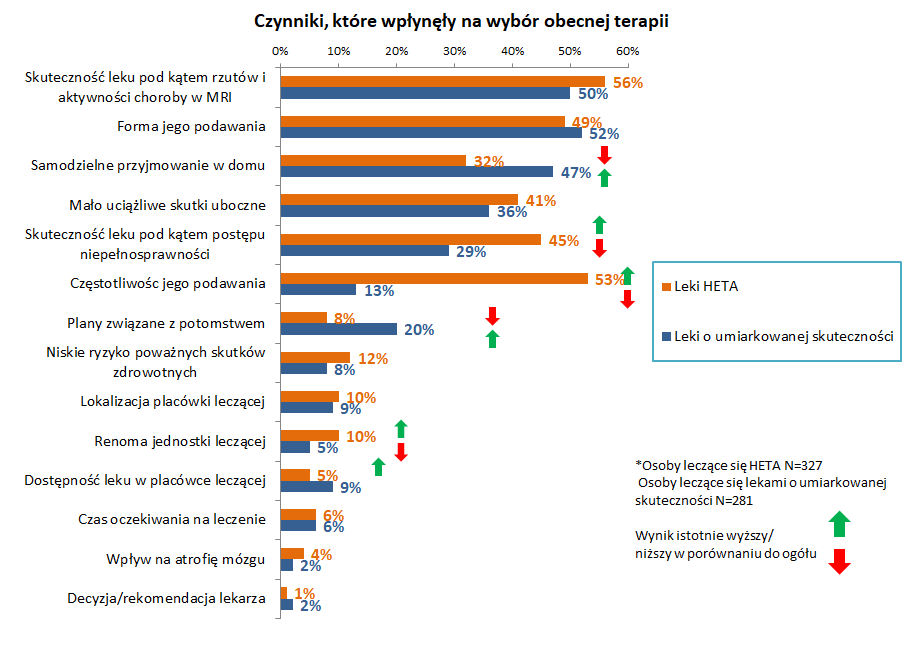
Ankieta ujawniła także, że dla większości osób z SM najważniejszym czynnikiem decydującym o wyborze leku jest jego skuteczność. Ale wieloletnie przyjmowanie leków nie może być dla pacjenta uciążliwe. Dlatego zaraz po skuteczności terapii, ważna dla osób z SM jest forma i częstotliwość przyjmowania leków.
„Nasi pacjenci chcą leków skutecznych, jeśli chodzi o redukcję rzutów choroby i postęp niepełnosprawności, obarczonych niewielkimi skutkami ubocznymi, i jednocześnie takich, których przyjmowanie nie będzie kolidowało z ich aktywnością życiową i będzie jak najmniej wpływało na codzienne funkcjonowanie. Obecnie dostępne leki mają nie tylko różne mechanizmy działania, ale także różne drogi podania (doustna, podskórna lub dożylna) oraz różną częstotliwość przyjmowania (niektóre leki trzeba przyjmować dwa razy dziennie, inne – raz na miesiąc lub nawet raz na pół roku). Są to aspekty, które należy dokładnie omówić z pacjentem z SM, u którego włączamy lub zmieniamy leczenie immunomodulacyjne” – podkreśla prof. dr hab. n. med. Krzysztof Selmaj, przewodniczący Doradczej Komisji Medycznej PTSR.
Ankieta przeprowadzona przez Polskie Towarzystwo Stwardnienia Rozsianego wykazała istotne pozytywne zmiany w leczeniu pacjentów z SM w Polsce. Jest dobrze, ale wciąż istnieją obszary wymagające ulepszeń: przyspieszenie diagnostyki, skrócenie kolejek osób oczekujących na włączenie do programu lekowego, czy wprowadzenie systemowego wsparcia psychologicznego. Konieczna jest także poprawa komunikacji między lekarzem a pacjentem, ale do tego niezbędne jest zwiększenie liczby lekarzy neurologów i zmniejszenie ich obciążenia obowiązkami administracyjnymi, tak, aby lekarz miał więcej czasu na spokojną rozmowę z pacjentem. O takie zmiany w systemie opieki nad osobami ze stwardnieniem rozsianym zabiegają zarówno pacjenci, jak i klinicyści.
 Wróć
Wróć